- Nous vous informons que la clinique urologique sera fermée le 24 décembre et réouvrira le 27 décembre au matin. Ainsi que du 30 décembre au 03 janvier au matin - Pour toute urgence vitale, appelez le 15
Tous les types d’incontinence urinaire de l’homme et de la femme sont traités à la clinique urologique. Les incontinences touchent en proportion autant d’hommes que de femmes.
La pathologie prostatique chez l’homme est majoritaire (liée à une obstruction de la prostate par un adénome de la prostate ou des fuites urinaires lors de certains efforts après chirurgie de la prostate, notamment après prostatectomie totale pour cancer).
Chez la femme, les fuites urinaires se répartissent entre des fuites d’urines liées aux efforts (le plus souvent après accouchement par voie naturelle), mais aussi par « dysfonctionnement » progressif de la vessie. Sans cause, on parle alors de vessie idiopathique. Elles peuvent également apparaître suite à une maladie neurologique, du diabète…
Tous les types d’incontinence urinaire de l’homme et de la femme sont traités à la clinique urologique. Les incontinences touchent en proportion autant d’hommes que de femmes.
La pathologie prostatique chez l’homme est majoritaire (liée à une obstruction de la prostate par un adénome de la prostate ou des fuites urinaires lors de certains efforts après chirurgie de la prostate, notamment après prostatectomie totale pour cancer).
Chez la femme, les fuites urinaires se répartissent entre des fuites d’urines liées aux efforts (le plus souvent après accouchement par voie naturelle), mais aussi par « dysfonctionnement » progressif de la vessie. Sans cause, on parle alors de vessie idiopathique. Elles peuvent également apparaître suite à une maladie neurologique, du diabète…
Une rééducation du périnée peut être effectuée en première approche.
En cas de persistance des fuites urinaires, un traitement chirurgical très efficace pourra être proposé. Ce traitement consiste le plus souvent à mettre en place une bandelette de tissu synthétique en polypropylène (matériel validé par les instances urologiques) sous l’urètre afin de créer un hamac à ce niveau. Cette technique est possible chez l’homme et la femme, le matériel étant bien sûr adapté à chaque cas.
On parle généralement de bandelettes TVT (passage rétro-pubien) ou TOT (passage à travers les trous obturateurs) pour la femme.
La bandelette que nous utilisons fréquemment pour l’homme est une bandelette à 4 bras, avec un passage à travers les trous obturateurs.
En cas de fuites urinaires majeures, un sphincter artificiel pourra être proposé au patient (homme ou femme). Ceci consiste à placer une manchette gonflable autour de l’urètre, avec un système autonome de remplissage ou de vidange de cette manchette pour éviter les fuites (remplissage) ou pour uriner (vidange).
D’autres systèmes peuvent être proposés (ballonnets péri-urétraux…)
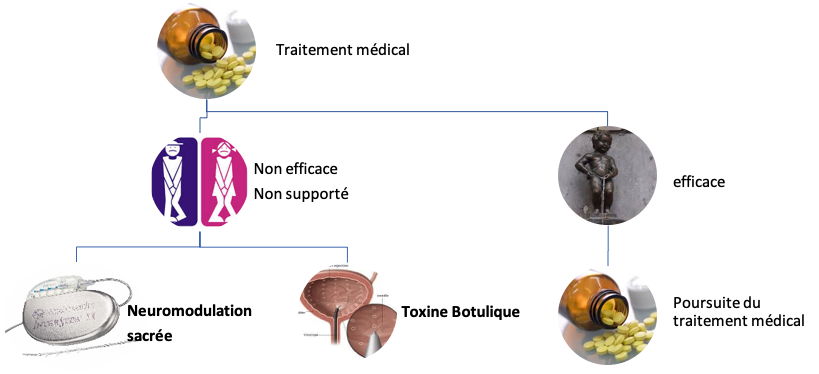
En premier lieu et après le bilan clinique, une rééducation périnéale mais surtout un traitement médical anticholinergique pourra être mis en place.
En cas d’échec ou d’intolérance à ce traitement, d’autres solutions existent : la Neuromodulation sacrée et l’injection dans le muscle vésical de TOXINE BOTULINIQUE A.
Ces modalités de prise en charge sont exposées au patient et la décision sera prise après discussion en fonction de ses préférences. Ceci étant, ces traitements peuvent aussi être considérés comme complémentaires et peuvent parfois être associés afin d’obtenir la meilleure réponse clinique possible.
Nous pratiquons ce traitement à la clinique depuis maintenant près de 20 ans, avec un nombre important de patients traités. La Clinique Urologique Nantes-Atlantis est l’un des premiers centres publiques et privés en France pour ce traitement. Notre mode de fonctionnement, incluant le rôle de nos infirmières de consultation pour les réglages et paramétrages des neuromodulateurs, fait référence.
Ainsi, notre centre est maintenant considéré comme l’un des centres experts Français pour l’apprentissage et le développement de cette thérapeutique, avec des formations passées et prévues à la clinique, en France dans d’autres établissements, mais aussi à l’étranger.
La vessie est sous commande cérébrale, notamment au niveau du centre pontique de la miction. Un déséquilibre entre les messages excitateurs (qui favorisent la miction) et les messages inhibiteurs (qui permettent de se retenir), explique des troubles mictionnels à type de fréquence et de fuites urinaires. La stimulation des nerfs sacrés au niveau du sacrum, dans le bas du dos, permet de rétablir cet équilibre entre miction et retenue.
L’intérêt de cette approche est qu’elle débute par un test. Le neuromodulateur ne sera implanté que si le traitement fonctionne. Après implantation, il sera efficace environ 5 ans et un changement sera alors proposé au patient.
Une électrode de neuromodulation est mise en place dans le bas du dos sous simple sédation lors d’une hospitalisation de quelques heures seulement. La durée du test est de 1 à 2 semaines. Elle permet de juger de l’efficacité du traitement.


En cas d’efficacité du test et d’une amélioration clinique estimée supérieure à 50% au moins, le neuromodulateur sacré peut être implanté au niveau d’une loge sous la peau créée au niveau de la partie haute d’une des fesses.
L’hospitalisation reste de quelques heures encore et l’intervention est de nouveau réalisée sous sédation simple.
L’amélioration clinique dans notre centre est proche de 80-85% après le test et la pose du neuromodulateur sacré. Après un délai de 5 ans, cette efficacité reste très correcte, encore supérieure à 70%, ce qui fait de cette prise en charge une approche séduisante et surtout très efficace pour nos patients.
Cette prise en charge consiste à injecter des doses de Toxine botulinique au sein du muscle vésical. Cette intervention est pratiquée si le patient a des troubles urinaires liés à une « vessie neurologique » : troubles suite à des traumatismes du rachis ou d’autres affections neurologiques comme la sclérose en plaque, la maladie de Parkinson…
Depuis quelques années maintenant, cette prise en charge est aussi validée par les tutelles pour les formes « idiopathiques » non liées à des causes neurologiques, ce qui représente finalement près de 90% des patients potentiellement traités.
Notre centre est aussi considéré comme l’un des centres experts Français pour l’apprentissage et le développement de cette thérapeutique, avec des formations passées et prévues à la clinique, en France dans d’autres établissements, mais aussi à l’étranger.
L’injection de toxine botulinique A au niveau de la vessie provoque une inhibition de la libération de l’un des neuromédiateurs appelé Acétylcholine. Ceci se traduit par une diminution de la contractilité de la vessie, effet clinique recherché pour diminuer les conséquences de l’hyperactivité vésicale et notamment les fuites urinaires par urgence.
Les injections se déroulent en hospitalisation de jour (ambulatoire), sous anesthésie locale ou simple sédation le plus souvent. L’injection se déroule par voie endoscopique en répartissant le volume total injecté en une dizaine de sites au niveau du fond et du dôme vésical
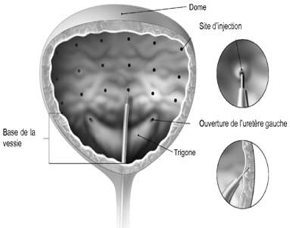
Le but étant d’évaluer la réponse clinique avec cette dose faible, mais aussi d’évaluer la tolérance au produit
Le plus souvent, beaucoup plus rarement à 200 U., voire plus, pour certains patients avec pathologie neurologique complexe
Les injections sont en moyenne renouvelées tous les 6 mois, l’effet diminuant avec le temps.






